白内障はどんな病気?
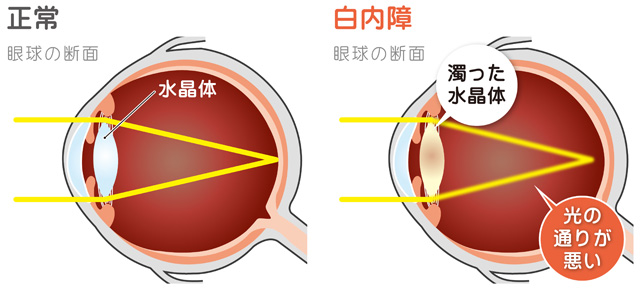 目の中にある水晶体には、外から入る光を集めてピントを調節するレンズのような役割があります。加齢などの様々な原因によって、水晶体が白く濁り、視力低下、光がまぶしい、物がかすんで見える、視野が暗いといった症状が見られる病気を白内障と言います。はじめのうちは点眼で進行を抑えられますが、悪化している場合は視力回復のために手術を行います。当院では白内障の日帰り手術に対応しており、症状に悩む多くの人にお受け頂きたいと考えております。
目の中にある水晶体には、外から入る光を集めてピントを調節するレンズのような役割があります。加齢などの様々な原因によって、水晶体が白く濁り、視力低下、光がまぶしい、物がかすんで見える、視野が暗いといった症状が見られる病気を白内障と言います。はじめのうちは点眼で進行を抑えられますが、悪化している場合は視力回復のために手術を行います。当院では白内障の日帰り手術に対応しており、症状に悩む多くの人にお受け頂きたいと考えております。
白内障の原因
年齢を重ねるにつれて白内障を発症するリスクは高くなります。しかし、その他にもいくつか発症する原因は挙げられます。
下記ではその原因について解説いたします。
加齢
白内障は、加齢によって発症することが多いとされています。水とタンパク質でできている水晶体が、年齢を重ねるにつれて白く濁ることで白内障となります。まれに40代から症状が進んでしまう方もいらっしゃいますが、症状を自覚し始めるのは60代~70代以降が多いです。
糖尿病
血糖値が高い状態が続くと、糖尿病性白内障という糖尿病の合併症として白内障を発症するリスクが高まります。高血糖が原因となるので、若い20~30代の方でも発症する可能性があります。
ステロイド薬
ステロイド薬を使用すると、白内障を発症しやすくなるという報告があります。ステロイド薬を長期間服用する以外にも、点眼薬の長期間使用も白内障の発症率を上げる原因となります。
赤外線や紫外線
白内障の原因の1つに、赤外線や紫外線の影響が挙げられます。
放射線
放射線によって水晶体が白く濁り、白内障の原因になる場合があります。そのため放射線を扱う医療従事者は、白内障のリスクが高いと言われています。
喫煙
タバコを吸わない方より1日20本以上タバコを吸う方は、白内障になりやすいことが分かっています。
その他
上記の他にも、アトピー性皮膚炎、外傷、ぶどう膜炎などがきっかけになり、白内障を発症することがあります。
白内障に初期症状はある?
症状をチェック
 白内障はゆっくり症状が進んでいくことが多く、初期段階では症状が現れないことが多いです(糖尿病性白内障、外傷性白内障を除く)。眼科で定期検診をしっかり受けて、目の異常に早く気づけるようにしましょう。
白内障はゆっくり症状が進んでいくことが多く、初期段階では症状が現れないことが多いです(糖尿病性白内障、外傷性白内障を除く)。眼科で定期検診をしっかり受けて、目の異常に早く気づけるようにしましょう。
また、下記のような症状が見られる方は、病状が悪化している恐れがありますので、早めに眼科医に相談してください。
- 視力低下
- 視界全体がかすむ
- 光がまぶしい
- 物が重なって見える
- 明るい時と暗い時で見えやすさが違う
- 視界がぼやける
また、コンタクトレンズや眼鏡が合わない場合も、度数を変える際はまず眼科の医師に相談し、検査を受けてください。
白内障の種類
老人性白内障
(加齢性白内障)
加齢によって水晶体のタンパク質が変性し、白く濁ることで発症します。40歳を過ぎた頃から発症する方が見られ、50代で37~54%、60代で66~83%、70代で84~97%、80歳を過ぎるとほとんどの方が発症するというデータがあります。初期段階だと症状が見られない場合が多いのですが、これは水晶体の周りから濁り始め、少しずつ中に広がっていくためです。
糖尿病性白内障
糖尿病性白内障は、血糖値が高い状態が続き、ポリオール代謝(体内で食べ物から吸収されたブドウ糖がソルビトールという糖アルコール、そして果糖に変わる働き)が高まることで、水晶体にソルビトールが溜まったため、発症する白内障です。糖尿病性白内障は初期段階から視力障害を含む様々な症状が現れやすいです。
アトピー性白内障
明確な仕組みは不明な病気ですが、アトピー性皮膚炎を持つ約3割の方がこの病気を発症しています。かゆみが長く続くことや免疫の異常で肌を擦る・掻く行為が原因となり発症すると考えられています。
先天性白内障
先天性白内障とは、その名の通り先天的要因で生まれた際に水晶体が濁っている病気です。ゆっくり症状が進むことが多いため経過観察を行いますが、水晶体が強く濁ってきて視力低下などの症状が見られた際は手術を検討します。
先天性白内障を発症するのは子どもです。視力が低下した状態が長く続き、視覚の発達に影響が出る可能性もあります。弱視のリスクも高まるので、病気を早く見つけ出して適切な治療を早期に開始することが大切です。
外傷性白内障
強い衝撃などによって眼に外傷が生じ、水晶体が傷つくことで発症します。運動中や仕事中、日常生活の中で発症する可能性がありますが、眼内手術中に水晶体がダメージを受けることで発症することもあります。水晶体が受けた外傷が大きい場合は、白内障の手術では対応できないケースもあります。目に外傷を受けてから急速に症状が進むことが多いですが、怪我をしてから数年後に症状が現れる方もいらっしゃいます。
併発性白内障
網膜剥離、ぶどう膜炎、網膜変性症などの目の病気によって、引き起こされるのが併発性白内障です。こうした病気を発症していることが分かったら必ず治療を受け、定期的に通院することで、併発性白内障の早期発見や発症の予防に繋がります。
白内障の検査
視力検査
裸眼の視力、矯正視力(眼鏡をかけた時の視力)を検査します。矯正視力の低下が見られると、白内障の恐れがあります。
屈折検査
屈折異常(近視・遠視・乱視など)の進み具合をチェックするための検査です。眼内レンズでピントを合わせる位置の目安が分かります。
細隙灯顕微鏡検査
白内障を診断するために必要な検査です。束になった光を目に当てて、瞳孔の大きさ、水晶体の濁り、硬さなどを詳細に調べられます。
眼底検査
網膜疾患や視神経異常といった術後の視力に影響を及ぼす異常がないか調べる検査です。
水晶体の濁りが強い成熟白内障や過熟白内障は、眼底まで観察するのが困難なこともあります。
角膜内皮細胞顕微鏡検査
角膜内皮は、角膜を透明に保つ働きをします。一度傷つくと元に戻らないので、手術で内皮細胞が減ってしまうと角膜が濁って視力低下のリスクが高まります。角膜内皮細胞密度が低い方は、術後に水疱性角膜症にかかる可能性が高いため、手術の可否を事前にしっかり見極めることが大切です。
角膜形状解析
角膜の表面の形を詳しく測る検査です。角膜不正乱視による術後視機能への影響の有無や眼内レンズの適切な度数を調べるために、眼軸長測定検査と同様に必要な検査の1つです。
眼軸長測定検査
角膜から網膜までの長さである眼軸長を測る検査です。
白内障手術に用いる眼内レンズを選ぶために眼軸長を測る必要があります。
当院では新型の光学式眼軸長測定装置IOLマスター700(カールツァイス社製)を導入しております。
光干渉断層計(OCT)
検査
網膜の状態を検査して、白内障の他に視力に影響する疾患がないかを確認するのに役立ちます。
白内障の治療
白内障は、薬物療法と手術療法で治療を行います。薬物療法は、症状がほとんどない軽症の白内障の方に実施され、進行を緩やかにする効果があります。ただし、症状を改善する効果は得られず、完全に進行を止めることはできません。
手術療法は、症状が悪化して生活に影響が出てきた場合に実施いたします。
点眼薬
白内障の初期段階で生活にも影響がない場合、ピレノキシン製剤を使用した点眼薬で進行を抑えることができます。ただし、点眼薬の使用だけでは水晶体の濁りが酷くなるのを抑制するのみで、視力向上や症状改善といった効果は得られないため注意が必要です。また、点眼薬を長期間使用しても、徐々に病状は悪くなって物が見えづらくなります。
手術
白内障が日常生活や仕事に影響が出るほど症状が進んできたら、手術を実施します。超音波を使用して濁った水晶体を摘出し、眼内レンズを水晶体の代わりに挿入することで、視力の改善が見込めます。
多焦点眼内レンズ
多焦点眼内レンズについて
 白内障の手術では、濁った水晶体を取り除き、代わりに人工のレンズを挿入します。
白内障の手術では、濁った水晶体を取り除き、代わりに人工のレンズを挿入します。
保険診療では、ピントが近方・中間距離・遠方のうちどれが1つに合う「単焦点眼内レンズ」を使用しますが、これに対して2以上の複数の距離にピントが合うのが「多焦点眼内レンズ」です。
単焦点眼内レンズのように、ピントが合う距離以外が見えにくいということが少なく、日常生活中で眼鏡を使用する時間・機会が減る、あるいは眼鏡がまったく不要になることが期待できます。
2020年より選定療養(追加費用を払うことで、自費診療を保険診療とあわせて受けられるシステム)の対象となっているため、以前と比べるとご負担少なく選べる治療となっています。
ただし、白内障以外にも眼の病気があり視機能が障害されている場合は、多焦点眼内レンズの適応はありません。
単焦点眼内レンズと多焦点眼内レンズの違い
| 単焦点眼内レンズ | 多焦点眼内レンズ | |
| メリット |
|
|
| デメリット |
|
|












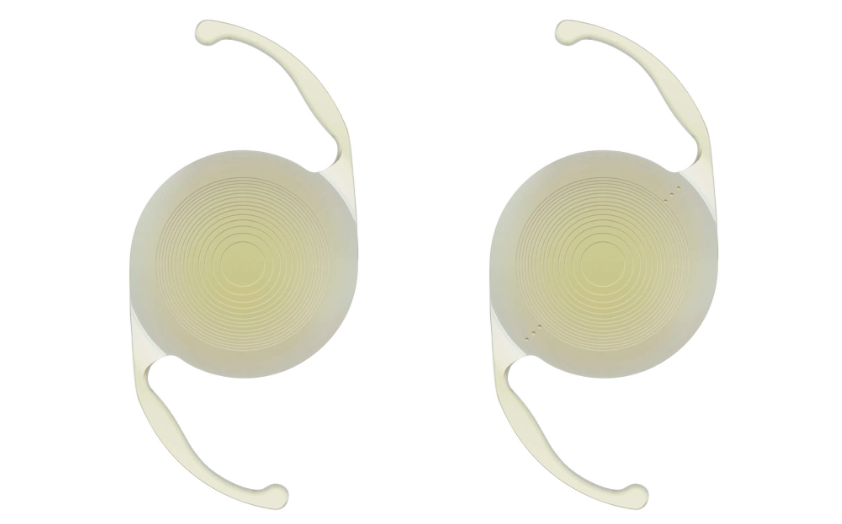 切通眼科では、Alcon社の多焦点眼内レンズ「Pan Optix」を採用しています。2019年に発売され、初めて国内承認を得た3焦点眼内レンズです。
切通眼科では、Alcon社の多焦点眼内レンズ「Pan Optix」を採用しています。2019年に発売され、初めて国内承認を得た3焦点眼内レンズです。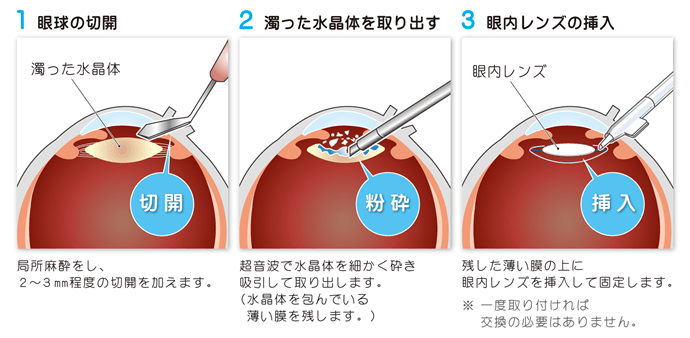 当院の日帰り白内障手術は、「超音波乳化吸引術」という方法で行います。濁った水晶体を摘出してから、眼内レンズを埋め込むことで見え方の改善が期待できます。一般的な単焦点眼内レンズでは、遠くと近くに同時にピントを合わせる事は困難なので、見たい距離に応じて眼鏡を装用することでより良い見え方となります。日帰りの白内障手術は、ほとんど痛みを感じないのでご安心ください。
当院の日帰り白内障手術は、「超音波乳化吸引術」という方法で行います。濁った水晶体を摘出してから、眼内レンズを埋め込むことで見え方の改善が期待できます。一般的な単焦点眼内レンズでは、遠くと近くに同時にピントを合わせる事は困難なので、見たい距離に応じて眼鏡を装用することでより良い見え方となります。日帰りの白内障手術は、ほとんど痛みを感じないのでご安心ください。 血液検査、角膜内皮細胞、眼軸長、角膜曲率半径を測るための検査を実施します。検査結果が分かり次第、ご説明いたします。
血液検査、角膜内皮細胞、眼軸長、角膜曲率半径を測るための検査を実施します。検査結果が分かり次第、ご説明いたします。 手術の流れ、危険性、合併症などを分かりやすくご説明いたしますので、これらにご了承頂ける場合、手術の日付を決めていきます。なるべくご家族の方と一緒にご来院ください。
手術の流れ、危険性、合併症などを分かりやすくご説明いたしますので、これらにご了承頂ける場合、手術の日付を決めていきます。なるべくご家族の方と一緒にご来院ください。 手術の3日前から、抗菌薬を点眼して頂きます。
手術の3日前から、抗菌薬を点眼して頂きます。 手術当日は公共交通機関をご利用頂き、手術開始時間より早めにご来院ください。術後は乗り物の運転ができないのでご注意ください。来院後、瞳孔を広げる点眼を行います。
手術当日は公共交通機関をご利用頂き、手術開始時間より早めにご来院ください。術後は乗り物の運転ができないのでご注意ください。来院後、瞳孔を広げる点眼を行います。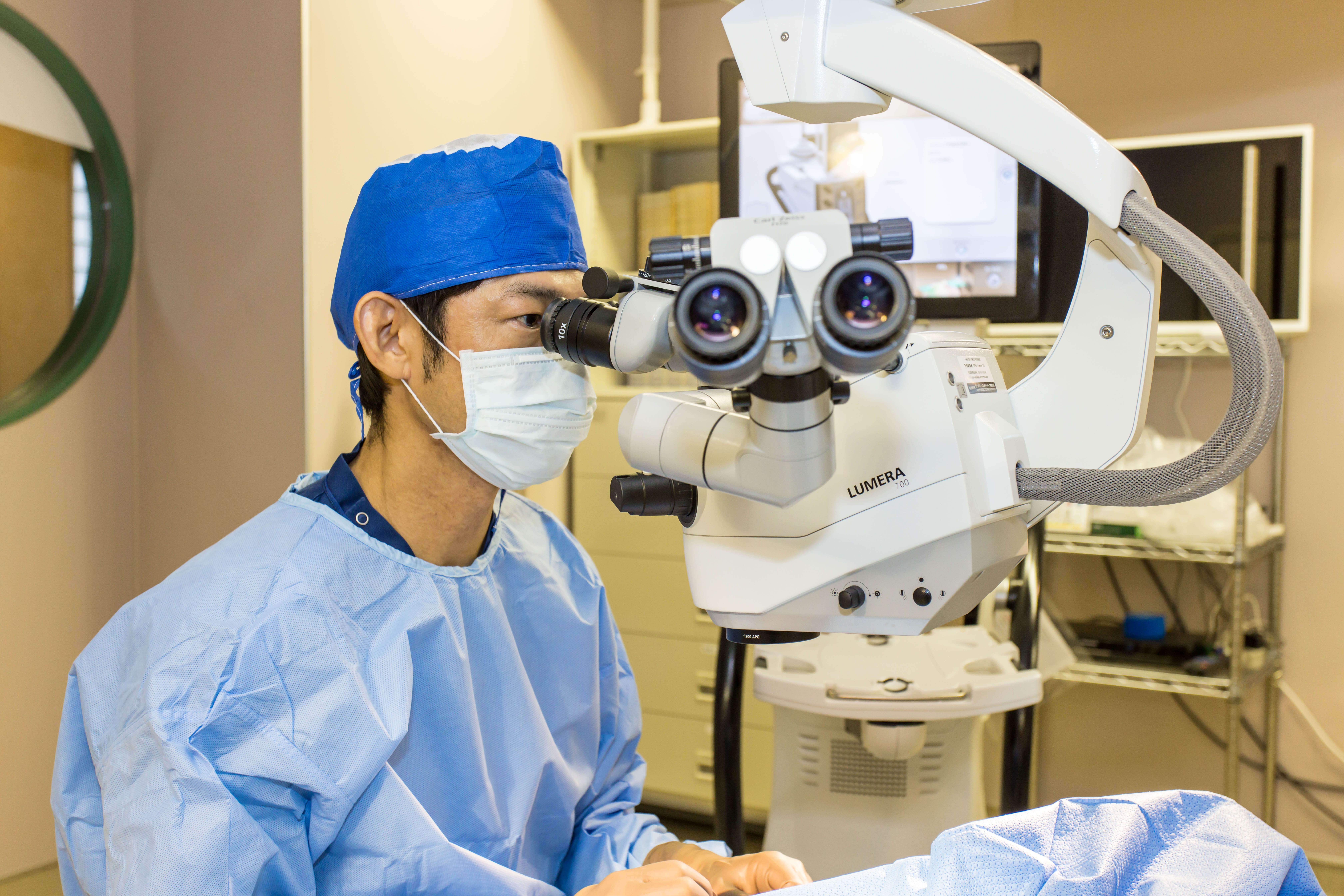 点眼型の麻酔をした後、手術を開始しますので、手術中は痛みを感じることはほとんどありません。ほとんどの場合、10~15分程度で手術は終了します。
点眼型の麻酔をした後、手術を開始しますので、手術中は痛みを感じることはほとんどありません。ほとんどの場合、10~15分程度で手術は終了します。 リカバリールームで少し休憩した後にお帰り頂けます。手術が終わってからは眼帯を装着して頂きます。手術の翌朝は、感染症や眼圧の上がり具合の確認のため経過観察を行います。その後、眼帯は外せますが、目を保護する眼鏡をかけて頂き、目に衝撃が伝わらないようにして頂きます。術後は、手術した次の日、2日後、1週間後、1ヶ月後の間隔で経過観察のためご来院頂きます。
リカバリールームで少し休憩した後にお帰り頂けます。手術が終わってからは眼帯を装着して頂きます。手術の翌朝は、感染症や眼圧の上がり具合の確認のため経過観察を行います。その後、眼帯は外せますが、目を保護する眼鏡をかけて頂き、目に衝撃が伝わらないようにして頂きます。術後は、手術した次の日、2日後、1週間後、1ヶ月後の間隔で経過観察のためご来院頂きます。